食いしばりや歯ぎしりがあるとインプラントできないって本当?
1. 食いしばりや歯ぎしりがあると、インプラントは“できない”の?

・患者様が抱きやすい不安
「私は食いしばりや歯ぎしりがあるから、インプラントはできないかもしれない…」と感じて不安になっている方は少なくありません。
特に長年歯ぎしりに悩んでいる方や、朝起きたときに顎の周りが疲れていると感じる方は、「自分の強い噛む力でせっかくのインプラントが壊れてしまうのではないか」と心配するものです。
実際、食いしばりや歯ぎしりは強大な力を歯や骨に加えるため、天然の歯でさえ割れたり削れたりすることがあります。そのため「人工の歯根であるインプラントはさらに弱いのでは?」と考えるのも自然です。
さらに歯科医院で「歯ぎしりがあるとインプラントには注意が必要です」と説明を受けると、「やっぱり自分はできないのかもしれない」と諦めの気持ちを抱く方もいらっしゃいます。
しかし、これは一部誤解を含んでいます。食いしばりや歯ぎしりがあるからといって、必ずしもインプラントができないわけではありません。むしろ、適切な対策を講じれば治療を成功に導くことは十分可能です。大切なのは「自分の症状を正しく理解し、歯科医と一緒に解決策を考えること」です。
・強い噛む力が与える影響
歯ぎしりや食いしばりによる噛む力は、通常の咀嚼に比べてはるかに大きいとされています。
日常的な食事での噛む力は20〜30キロ程度ですが、睡眠中の歯ぎしりではその数倍、場合によっては100キロ近い力が加わることもあるのです。
この力が長時間歯や顎にかかると、天然歯なら摩耗やヒビ、欠けの原因となります。インプラントの場合も例外ではなく、骨と結合している部分に過剰な負荷がかかることで、インプラント体が緩んだり、人工歯が割れてしまうリスクが高まります。
また、埋入後に骨と結合する大切な時期に余分な力がかかると、結合が不安定になる恐れもあります。
とはいえ、これらのリスクは「絶対にインプラントができない」という意味ではありません。歯科医は噛み合わせや顎の筋肉の状態を確認し、負担を減らす方法を提案します。例えば、埋入本数や位置を工夫したり、治療後にナイトガードを使用して力を分散させるなど、予防策は多数あります。
・本当に「できない」のか
結論として、「食いしばりや歯ぎしりがあるからインプラントができない」というのは誤解です。確かにリスクは高まりますが、治療計画やアフターケアを工夫すれば、インプラント治療を成功に導ける可能性は十分にあります。
例えば、治療後にマウスピースを就寝時に装着することで、インプラントにかかる力を大きく軽減できます。また、噛み合わせの調整を行うことで、特定の歯やインプラントに力が集中しないよう配慮することも可能です。
さらに、定期的にメンテナンスを受けることで、問題が起こる前に早期に対応できるのも安心材料となります。
実際に、食いしばりや歯ぎしりがある方でも、10年以上インプラントを問題なく使い続けているケースは少なくありません。大切なのは「できない」と思い込んで選択肢を狭めないことです。
むしろ、自分の癖やリスクを理解した上で、信頼できる歯科医に相談することで、安全にインプラント治療を受けられる可能性が広がります。
次の項目では、そもそも食いしばりや歯ぎしりとはどういう症状なのかを詳しく解説していきます。
2. 食いしばり・歯ぎしりとはどんな症状?

・無意識に起こる習慣
食いしばりや歯ぎしりは、多くの場合、無意識のうちに行われているため、自分では気づきにくい癖です。特に夜間の睡眠中に起こることが多く、起きたときに顎の周りが疲れていたり、歯に違和感を感じたりすることで初めて気づく方も少なくありません。
日中でも緊張や集中しているときに無意識に食いしばっているケースがあり、特にパソコン作業やスポーツなど「力を入れる場面」で現れやすい傾向があります。
このように自分ではコントロールできない習慣であるため、気づいたときには歯や顎にすでに大きな負担を与えていることも珍しくありません。
・歯や顎にかかる過剰な負担
歯ぎしりや食いしばりによってかかる力は、通常の咀嚼時よりもはるかに強いとされています。日常の食事で加わる力が20〜30キロ程度であるのに対し、歯ぎしりではその数倍に達することがあり、顎や歯に過剰な負担を与えます。
その結果、歯がすり減ったり、ヒビが入ったり、場合によっては歯が欠ける原因になることもあります。また顎関節や周囲の筋肉にまで影響が及び、頭痛や肩こりを引き起こす要因になることもあります。
さらに、歯周病やインプラント治療後の骨に負担をかけるため、口腔内全体の健康に影響するリスクも高まります。つまり、歯ぎしりや食いしばりは単なる「癖」ではなく、口全体にダメージを及ぼす可能性があるのです。
・自覚しづらいリスク
歯ぎしりや食いしばりの厄介な点は、自覚しにくいことにあります。夜間に歯ぎしりをしている場合、自分では気づかず、同居している家族に「音が大きい」と指摘されて初めて知るケースも多く見られます。
また日中の食いしばりは音が出ないため、さらに発見が遅れがちです。顎の疲れや歯のすり減り、詰め物や被せ物の破損といった症状が現れてから気づく方も多く、既に口腔内に大きなダメージを受けていることもあります。
特にインプラント治療を検討している方にとっては、この「自覚のしづらさ」が大きなリスクになります。無意識に強い力をかけ続けることで、インプラントへの影響が出る可能性があるため、歯科医による正確な診断と早めの対応が欠かせません。
このように、食いしばりや歯ぎしりは誰にでも起こりうる身近な症状ですが、その影響は軽視できません。特にインプラント治療を希望する方にとっては、自分では気づかない習慣が大きなリスクになる可能性があります。
次の項目では、この強すぎる噛む力がインプラントにどのような影響を及ぼすのかを、さらに詳しく解説していきます。
3. 強すぎる噛む力がインプラントに与える影響

・インプラント体の破損や緩み
インプラントはチタンやジルコニアといった丈夫な素材でできていますが、過度な噛む力が繰り返し加わることでダメージを受ける可能性があります。
天然歯であれば歯根膜がクッションの役割を果たして衝撃を和らげますが、インプラントには歯根膜が存在しないため、力がダイレクトに骨へ伝わる構造になっています。
そのため、歯ぎしりや食いしばりによる強い力が集中すると、インプラント体のネジが緩んだり、上部構造(人工歯)が破損するリスクが高まります。
最悪の場合には、インプラント体そのものにヒビが入ってしまうこともあり、治療のやり直しが必要になるケースもあります。
・骨との結合に影響する可能性
インプラント治療が成功するかどうかの鍵を握るのは「オッセオインテグレーション」と呼ばれる骨との結合です。埋入後数ヶ月かけてインプラント体が骨と一体化することで、しっかりと固定されます。
ところが、この結合が進む大切な時期に過剰な噛む力が加わると、骨とインプラントの結合が安定せず、失敗の原因になることがあります。
一度インプラントが骨と結合しなければ、再手術が必要になることもあり、患者様にとって大きな負担となります。
歯ぎしりや食いしばりの習慣がある方は、治療前からそのリスクを把握し、予防策を講じることが欠かせません。
・天然歯とは違う弱点
天然歯は歯根膜というセンサーのような役割を持ち、噛む力の加減を脳に伝える機能があります。硬いものを噛んだときに自然と力を緩められるのは、この仕組みのおかげです。
しかし、インプラントには歯根膜が存在しないため、強すぎる力が加わっても感覚として気づきにくいという弱点があります。
その結果、無意識のうちに過剰な力をかけ続けてしまい、気づかないうちにインプラントや周囲の骨にダメージが蓄積する恐れがあります。
この違いを理解しておくことは、インプラント治療を長持ちさせるうえで非常に重要です。
つまり、強すぎる噛む力はインプラントにとって大きなリスク要因となります。
ですが、これはあくまで「リスクが高まる」という意味であり、「インプラントができない」という結論には直結しません。
歯科医は噛み合わせの診断やナイトガードの使用など、負担を軽減する方法を組み合わせて治療を進めます。
次の項目では、実際に「できない」と判断されるのはどのようなケースなのかについて解説します。
4. 「できない」と判断されるケース
・骨の量や質に問題がある場合
インプラント治療において最も重要なのは、インプラント体を支える土台となる「顎の骨」です。
十分な骨の厚みや高さがなければ、インプラントを固定することが難しくなり、治療の成功率が下がります。
食いしばりや歯ぎしりがある場合、その強い力によって骨にさらに負担がかかるため、骨量が不足している方や骨の質が極端に柔らかい方は「そのままではできない」と判断されることがあります。
ただし、この場合でも骨造成(骨を増やす治療)やサイナスリフトなどの補助手術を組み合わせることで、インプラントが可能になるケースも多くあります。
・重度の歯周病が残っている場合
歯周病は歯を支える骨や歯茎を破壊する病気です。
進行している状態のままインプラント治療を行うと、せっかく埋入したインプラントの周囲に炎症が起こり「インプラント周囲炎」と呼ばれる深刻なトラブルにつながる可能性があります。
特に歯ぎしりや食いしばりがある方は、歯周組織にかかる負担が大きいため、炎症が悪化しやすいリスクを抱えています。
そのため、重度の歯周病がコントロールできていない段階では「今はできない」と判断されることがあります。
まずは歯周病の治療を優先し、口腔内環境を整えた上でインプラントを検討することが大切です。
・治療後の管理が困難な場合
インプラントは埋入すれば終わりではなく、その後のメンテナンスが非常に重要です。
定期的な通院やクリーニングを怠ると、インプラント周囲の組織に炎症が起き、寿命を縮めてしまうことがあります。
また、歯ぎしりや食いしばりがある場合は特に定期的なチェックが欠かせません。
しかし、生活習慣や全身疾患、あるいは通院が難しい環境などによって、十分な管理が見込めないと判断された場合、リスクを考慮して「現状では適応外」とされることもあります。
このように、「インプラントができない」と判断されるケースは、必ずしも食いしばりや歯ぎしりそのものが原因とは限りません。
むしろ骨や歯周組織の状態、全身の健康状態、治療後のメンテナンス体制などが総合的に考慮されます。
言い換えれば、これらの条件が整えば、歯ぎしりや食いしばりがあってもインプラントを受けられる可能性は十分にあります。
次の項目では、インプラント治療を始める前に行われる検査やチェックについてご紹介します。
5. インプラント治療前に行うチェック

・噛み合わせの検査
インプラント治療を安全に行うためには、まず「噛み合わせ」の状態を正確に把握することが欠かせません。
食いしばりや歯ぎしりのある方は、噛む力のかかり方に偏りがある場合が多く、そのままインプラントを入れると特定の部位に過剰な負担が集中してしまいます。
噛み合わせ検査では、上下の歯がどのように接触しているかを確認し、インプラントを埋入しても長期的に安定するかどうかを評価します。
場合によっては、噛み合わせの調整や補綴物の修正が必要になることもあります。
これにより、治療後のトラブルを防ぎ、安心してインプラントを使い続けるための土台が整います。
・顎関節や筋肉の状態の確認
食いしばりや歯ぎしりは、顎関節や咀嚼筋にも大きな影響を与えます。
強い力が長期的に加わると、顎関節に負担がかかり、開閉時の痛みや音、違和感といった症状につながることがあります。
そのため、治療前には顎関節の動きや筋肉の状態をしっかりと診査することが大切です。
もし顎関節症の症状が見られる場合は、インプラント手術を行う前にそちらの治療を優先するケースもあります。
また、筋肉の緊張具合を確認することで、どの程度の食いしばりが日常的に起こっているかを把握し、治療計画に反映させることができます。
・CT撮影による骨評価
インプラント治療で最も重要なのは、インプラント体を支える「骨」の状態です。
レントゲンだけでは分からない骨の厚みや高さ、神経や血管との位置関係を正確に確認するために、CT撮影が欠かせません。
食いしばりや歯ぎしりのある方は、強い力によって骨に負担がかかっている場合があるため、骨の質や密度を詳しくチェックする必要があります。
この検査によって、骨造成が必要かどうか、埋入する位置や角度をどうするかといった具体的な治療計画が立てられます。
CTによる詳細な診断があることで、リスクを最小限に抑えた精密な治療が可能になるのです。
このように、インプラント治療前には「噛み合わせ」「顎関節や筋肉の状態」「骨の評価」といった複数のチェックが行われます。
これらの診査を徹底することで、食いしばりや歯ぎしりがあっても、安心してインプラントを受けられる可能性が高まります。
次の項目では、歯ぎしりや食いしばりがある方がインプラントを守るためにどのような対策が取れるのかを解説します。
6. 歯ぎしり・食いしばりがあってもできる対策

・ナイトガード(マウスピース)の使用
歯ぎしりや食いしばりがある方に最も一般的に推奨されるのが、就寝時に装着する「ナイトガード(マウスピース)」です。
これは透明の樹脂で作られた装置で、歯と歯の間にクッションを作り、強い力が直接インプラントや天然歯にかかるのを防ぎます。
ナイトガードを使うことで、インプラント体や人工歯が破損するリスクを軽減できるだけでなく、顎関節や筋肉への負担も和らげることができます。
市販の簡易的なものもありますが、歯科医院で自分の歯列に合わせて作るオーダーメイドタイプの方が効果的で、長期的に見ても安心です。
・噛み合わせの調整
インプラントは骨に直接固定されているため、噛み合わせのバランスが悪いと特定の部位に負担が集中してしまいます。
そこで歯科医は、治療後に人工歯の高さや角度を微調整し、噛んだときに力が均等に分散するようにします。
この「咬合調整」によって、インプラントが過剰な力で壊れるリスクを防ぎ、天然歯と同じように自然な噛み心地を得られるように工夫されます。
また、歯ぎしりや食いしばりの程度に応じて、人工歯の素材をジルコニアなど強度の高いものに変更する場合もあります。
こうした配慮が、インプラントを長持ちさせるためには欠かせません。
・歯科医による定期管理
インプラントは「埋めて終わり」ではなく、その後の管理が成功のカギを握ります。
歯ぎしりや食いしばりのある方は、定期的なメンテナンスを受けることでインプラントの状態をチェックし、異常があれば早めに対応することが重要です。
例えば、人工歯に小さな欠けが生じていないか、インプラント体に緩みがないか、周囲の歯茎や骨に炎症がないかなどを歯科医が確認します。
また、ナイトガードの摩耗具合もチェックし、必要に応じて調整や作り直しを行います。
こうした継続的な管理があって初めて、歯ぎしりや食いしばりがある方でもインプラントを安心して使用できるのです。
このように、歯ぎしりや食いしばりがあっても「ナイトガード」「噛み合わせ調整」「定期的な管理」を組み合わせることで、リスクを大幅に軽減することができます。
つまり「食いしばりや歯ぎしりがあるからインプラントはできない」というのは誤解であり、正しい対策をとることで治療を成功に導ける可能性は十分にあるのです。
次の項目では、インプラントを長持ちさせるために必要な長期的な工夫についてご紹介します。
7. 長期的にインプラントを守る工夫
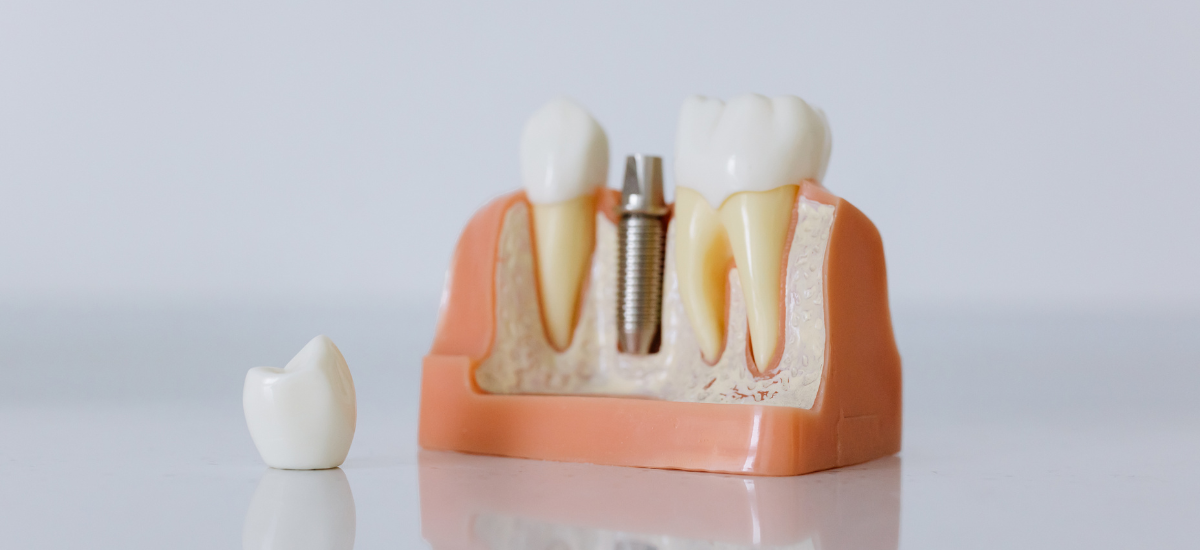
・定期的なメンテナンス
インプラントを長く安定して使い続けるためには、歯科医院での定期的なメンテナンスが欠かせません。
特に食いしばりや歯ぎしりがある方は、通常よりもインプラントや人工歯に負担がかかりやすいため、定期的なチェックで早期発見・早期対応することが大切です。
メンテナンスでは、人工歯に欠けや摩耗がないか、インプラント体に緩みがないか、歯茎や骨に炎症の兆候がないかを確認します。
また、ナイトガードの使用状況や摩耗の度合いを確認し、必要があれば新しいものを作製するなどの対応も行われます。
このような細やかなメンテナンスが、インプラントの寿命を延ばす最大のポイントです。
・歯周病予防の重要性
インプラントを長持ちさせるために特に注意すべきなのが「歯周病予防」です。
天然歯と同じように、インプラント周囲の歯茎や骨に炎症が起こると「インプラント周囲炎」というトラブルにつながり、最悪の場合はインプラントの脱落を引き起こします。
歯ぎしりや食いしばりがある方は、噛む力が大きいために炎症が進行しやすく、症状が重くなりやすい傾向があります。
そのため、日々のブラッシングやデンタルフロス、歯間ブラシによるセルフケアに加え、定期的なプロフェッショナルクリーニングを受けることが非常に重要です。
歯周病を予防することは、インプラントの長期安定性を守る上で欠かせない要素といえます。
・生活習慣改善
インプラントを長く維持するためには、生活習慣の見直しも欠かせません。
例えば、喫煙はインプラント周囲の血流を悪化させ、治癒力を低下させるため、インプラントの寿命を縮める要因となります。
また、過度の飲酒やストレスも歯ぎしり・食いしばりを悪化させる可能性があるため、適度な休養やリラクゼーションを取り入れることが効果的です。
さらに、硬い食べ物を常習的に好む習慣はインプラントに過剰な負担をかけるため、注意が必要です。
生活習慣を整えることは、歯やインプラントだけでなく全身の健康維持にもつながります。
このように、インプラントを長期的に守るためには「定期メンテナンス」「歯周病予防」「生活習慣改善」という3つの柱が欠かせません。
特に食いしばりや歯ぎしりがある方は、リスクを理解しながら日常生活の中で予防策を積み重ねていくことが大切です。
次の項目では、こうした噛む力の問題と全身の健康との関係について詳しく解説していきます。
8. 食いしばり・歯ぎしりと全身の関係

・ストレスや生活リズムの影響
歯ぎしりや食いしばりは、単に口の中の問題にとどまらず、心身の状態とも深く関わっています。
特に精神的なストレスが溜まっているときや、生活リズムが乱れているときに症状が強くなる傾向が報告されています。
仕事や学業で強い緊張を感じる場面や、人間関係のストレスを抱えているときに、無意識に歯を食いしばってしまうことがあります。
また、睡眠不足や生活習慣の乱れも歯ぎしりを悪化させる要因となります。
こうした背景を理解することで、インプラント治療を検討する際にも、単なる口腔内の問題としてではなく、生活全体を見直す必要があることが分かります。
・睡眠との関連性
歯ぎしりは「睡眠時ブラキシズム」とも呼ばれ、睡眠の質と深い関わりがあります。
特にレム睡眠とノンレム睡眠の切り替わりのタイミングで起こりやすいとされており、睡眠の質が悪いと歯ぎしりが増える傾向にあります。
例えば、寝る前の飲酒やスマートフォンの使用、寝不足などが続くと、自律神経のバランスが崩れ、歯ぎしりが増加しやすくなります。
その結果、インプラントや天然歯に過剰な負担がかかり、顎の疲れや歯の摩耗が進んでしまうのです。
インプラントを長持ちさせるためには、睡眠環境を整えることも重要なポイントとなります。
・他の病気とのつながり
食いしばりや歯ぎしりは、全身の健康とも関連することが分かっています。
例えば、睡眠時無呼吸症候群の患者さんには歯ぎしりを伴うケースが多いとされ、呼吸が止まった瞬間に無意識に歯を噛みしめることで、体が呼吸を再開しようとする働きが関わっていると考えられています。
また、顎関節症や慢性的な肩こり、頭痛の原因が歯ぎしりや食いしばりに由来していることもあります。
このように、口の中の問題に見える症状が実は全身の病気や不調と結びついていることがあるため、歯科だけでなく内科や睡眠専門医との連携が必要になる場合もあります。
つまり、食いしばりや歯ぎしりは「歯や顎の問題」にとどまらず、心身全体の状態を映し出すサインともいえます。
インプラント治療を安全に成功させるためには、口腔内だけでなく全身の健康や生活習慣を総合的に見直すことが大切です。
次の項目では、こうしたリスクに対処するために経験豊富な歯科医に相談する重要性について解説します。
9. 経験豊富な歯科医に相談することの大切さ

・精密な診断とリスク評価
食いしばりや歯ぎしりがある方がインプラント治療を検討する際には、まず精密な診断が欠かせません。
一般的な虫歯治療や詰め物の治療と違い、インプラントは外科的処置を伴い、骨との結合が治療成功の大きな鍵を握ります。
そのため、噛み合わせや骨の状態、歯周病の有無を詳細に調べ、リスクを正しく評価することが非常に重要です。
経験豊富な歯科医であれば、噛む力の大きさや方向、歯ぎしりの癖などを考慮に入れた治療計画を立てることができます。
これにより、術後にトラブルが起きにくい環境を整えることが可能になります。
・適切な治療計画の立案
歯ぎしりや食いしばりがある方は、一般的なインプラント治療の流れをそのまま適用できるとは限りません。
例えば、負担が集中しないようにインプラントを複数本埋入したり、ジルコニアなど強度の高い素材を選択することがあります。
また、治療前に噛み合わせを調整したり、必要に応じて骨造成を行うこともあります。
経験豊富な歯科医であれば、こうしたオプションを患者ごとの状況に応じて適切に組み合わせ、長期的に安定したインプラントを実現するための治療計画を立ててくれます。
単に「できるか・できないか」ではなく、「どうすれば安全にできるか」を一緒に考えてくれる存在が大切です。
・アフターケア体制
インプラント治療は埋入して終わりではなく、その後のアフターケアが非常に重要です。
特に歯ぎしりや食いしばりがある方は、ナイトガードの管理や噛み合わせの再調整、インプラント周囲の清掃状態のチェックなど、継続的なフォローが欠かせません。
経験豊富な歯科医は、治療後のリスクを見越したアフターケア体制を整えており、患者様が安心して長期的に通える環境を提供しています。
また、定期的なメンテナンスに加え、必要に応じて専門的な検査や追加治療を行うことで、インプラントを長持ちさせることができます。
患者様にとって、信頼できる歯科医と長期的な関係を築けることは、治療の成功と安心に直結します。
このように、食いしばりや歯ぎしりがある方がインプラント治療を検討する際には、経験豊富な歯科医に相談することが欠かせません。
精密な診断、適切な治療計画、そして継続的なアフターケア体制が整っていれば、リスクを抱えていてもインプラントを成功に導ける可能性は十分にあります。
次の項目では、最後に「できない」と諦めずに相談することの大切さについてまとめていきます。
10. 「できない」と諦めずに相談を

・リスクを理解した上で選択する
「食いしばりや歯ぎしりがあるから、自分はインプラントはできないだろう」と最初から諦めてしまう方は少なくありません。
確かに強すぎる噛む力はインプラントにとってリスク要因ですが、それはあくまでも「工夫が必要」という意味にすぎません。
事前の診断や適切な予防策を講じれば、多くの方が問題なくインプラント治療を受けられています。
大切なのはリスクを正しく理解し、その上で歯科医と一緒に最適な治療計画を立てることです。
「できない」と思い込むのではなく、「どうすればできるか」を考える姿勢が、将来の笑顔につながります。
・安全にインプラントを受けるための条件
歯ぎしりや食いしばりがある方でも、条件が整えばインプラント治療は十分に可能です。
例えば、ナイトガードを就寝時に使用する、噛み合わせを定期的に調整する、定期メンテナンスを欠かさないといった習慣を取り入れることで、インプラントへの負担を最小限に抑えることができます。
また、骨の量や質に不安がある場合でも、骨造成や補助的な外科処置によって治療を実現できるケースは少なくありません。
このように、一人ひとりの状態に合わせた「条件づくり」をすることで、安全性と成功率を高めることができます。
信頼できる歯科医と二人三脚で取り組むことが、安心して治療を受けるための鍵となります。
・将来の笑顔を守る治療法
インプラント治療は単なる欠損補綴の手段ではなく、噛む力や見た目の美しさ、そして自信ある笑顔を取り戻すための治療法です。
食いしばりや歯ぎしりがあるからといって諦めてしまえば、噛む力や口元の美しさを取り戻す機会を逃してしまうかもしれません。
逆に、リスクを理解し、適切な対策を取りながら治療を進めれば、長期的に快適な生活を送ることができます。
笑顔で会話を楽しみ、美味しい食事を安心して味わえる未来は、決して夢ではありません。
「できない」と思い込む前に、一度歯科医に相談してみることが、明るい将来への第一歩になります。
このように、食いしばりや歯ぎしりがあっても、正しい知識と対策があればインプラントは十分に検討できる治療法です。
不安を抱えている方こそ、まずは信頼できる歯科医院で相談し、自分に合った治療法を一緒に探していくことをおすすめします。
東京都品川区YDC精密歯周病インプラント治療専門ガイド
監修:医療法人スマイルパートナーズ 理事長/齋藤和重
『山手歯科クリニック大井町』
住所:東京都品川区東大井5丁目25−1 カーサ大井町 1F
『山手歯科クリニック戸越公園』
住所:東京都品川区戸越5丁目10−18
*監修者
*経歴
1990年 鶴見大学歯学部卒業。1991年 インプラント専門医に勤務。1999年 山手歯科クリニック開業。
2001年 INTERNATIONAL DENTAL ACADEMY ADVANCED PROSTHODONTICS卒業。
2010年 医療法人社団スマイルパートナーズ設立。
*所属
・ICOI国際インプラント学会 指導医
・ICOI国際インプラント学会 ローカルエリアディレクター
・ITI国際インプラント・歯科再生学会 公認 インプラントスペシャリスト
・日本口腔インプラント学会 会員
・日本顎顔面インプラント学会 会員
・国際審美学会 会員
・日本歯科審美学会 会員
・日本アンチエイジング歯科学会 会員
・INTERNATIONAL DENTAL ACADEMY ADVANCED PROSTHODONTICS(2001年)
・CID Club (Center of Implant Dentistry)所属
・国際歯周内科研究会 所属
・5-D JAPAN 所属
・デンタルコンセプト21 所属
・インディアナ大学歯学部 客員 講師
・南カルフォルニア大学(USC)客員研究員
・南カルフォルニア大学(USC)アンバサダー
・USC (南カルフォルニア大学)歯学部JP卒
・USC University of Southern California)センチュリー・クラブ
・プレミアム・メンバー
※詳しいプロフィールはこちらより

